La epilepsia es una de las enfermedades neurológicas más frecuentes y, a la vez, una de las más malinterpretadas. En consulta veo dos patrones que se repiten: personas que han convivido con crisis durante meses o años sin un diagnóstico claro, y familias que viven con miedo porque nadie les explicó bien qué está pasando, qué hacer y qué opciones reales existen.
Este artículo está pensado como una guía completa, actual y práctica sobre epilepsia: cómo reconocer señales de alerta, cómo se diagnostica correctamente hoy, qué tratamientos suelen funcionar, qué significa “epilepsia refractaria” y cuándo tiene sentido valorar alternativas avanzadas. Mi objetivo es ayudarte a tomar decisiones con información rigurosa y clara.
¿Qué es la epilepsia?
La epilepsia es una enfermedad neurológica crónica caracterizada por la aparición de crisis epilépticas recurrentes. Estas crisis se producen por una actividad eléctrica anormal, excesiva y sincronizada en un grupo de neuronas del cerebro.
Es importante dejar claras tres ideas desde el principio:
- No es una enfermedad mental.
- No es contagiosa.
- No define a la persona que la padece.
Con un diagnóstico adecuado y un plan terapéutico individualizado, muchas personas pueden controlar las crisis y llevar una vida plenamente funcional. Para ampliar en profundidad tipos, causas y síntomas, puedes leer este artículo específico: Epilepsia: tipos, causas y síntomas.
Epilepsia y crisis epilépticas: no es lo mismo

Una crisis epiléptica es un evento. La epilepsia es un diagnóstico. Puedes tener una crisis aislada por fiebre, alteraciones metabólicas, consumo/retirada de sustancias, falta extrema de sueño u otras causas, y no necesariamente tener epilepsia.
Hablamos de epilepsia cuando existe una predisposición del cerebro a generar crisis recurrentes. Por eso el diagnóstico siempre debe ser cuidadoso: etiquetar a alguien como “epiléptico” sin una evaluación completa puede tener consecuencias (sociales, laborales, emocionales y clínicas).
Señales de alerta: síntomas que a veces se normalizan

Cuando pensamos en epilepsia, muchas personas imaginan una convulsión generalizada con sacudidas. Esa es una posibilidad, pero no es la única. Existen crisis muy sutiles que se confunden con estrés, “despistes”, ansiedad o problemas del sueño.
Algunas señales que merecen una valoración neurológica, especialmente si se repiten:
- Desconexiones breves: quedarse “en blanco” unos segundos y retomar sin recordar lo ocurrido.
- Mirada fija con falta de respuesta.
- Automatismos: masticación repetitiva, frotarse las manos, manipular ropa sin propósito.
- Confusión posterior: minutos u horas de desorientación tras el episodio.
- Caídas súbitas sin explicación clara.
- Sensaciones extrañas recurrentes: déjà vu intenso, olores inexistentes, “subida” epigástrica, miedo brusco sin causa.
- Movimientos involuntarios en un brazo, una pierna o una mitad de la cara.
- Lesiones al despertar, mordedura de lengua, dolor muscular intenso, o incontinencia nocturna sin otra causa.
Estas manifestaciones pueden corresponder a diferentes tipos de crisis. Lo esencial es no normalizar lo repetitivo. Si algo ocurre varias veces, merece estudio.
La detección temprana cambia el pronóstico

Detectar la epilepsia a tiempo no es un detalle: puede marcar la diferencia entre una vida con crisis frecuentes y limitaciones, o una vida estable con control adecuado.
¿Por qué importa tanto la detección temprana?
- Reduce el tiempo sin tratamiento, disminuyendo el riesgo de nuevas crisis.
- Evita diagnósticos erróneos (por ejemplo, confundir crisis con ataques de pánico o síncopes).
- Protege el rendimiento cognitivo (memoria, atención, aprendizaje), especialmente en niños y adolescentes.
- Mejora la seguridad (caídas, accidentes, lesiones).
- Permite identificar pronto casos complejos que podrían requerir evaluación avanzada.
Si te interesa el vínculo entre epilepsia, cerebro y funciones cognitivas, te recomiendo este contenido complementario sobre hábitos y apoyo a la memoria: Alimentos para tu memoria.
¿Cómo se diagnostica la epilepsia hoy?

El diagnóstico no debe basarse en una sola prueba. Se construye con una evaluación clínica bien hecha y estudios que aporten evidencia. En términos prácticos, los pilares del diagnóstico suelen incluir:
1) Historia clínica detallada (esto es más importante de lo que parece)
La descripción del episodio —cómo inicia, cuánto dura, qué pasa durante y después— es crucial. Siempre que se pueda, ayuda mucho que un familiar o testigo describa lo que vio, y si existe un vídeo del episodio (grabado de forma segura), puede ser extremadamente útil.
2) Electroencefalograma (EEG)
El EEG registra la actividad eléctrica cerebral. Puede mostrar patrones compatibles con epilepsia, pero conviene saber algo importante: un EEG normal no descarta epilepsia. Algunas personas tienen crisis y un EEG intercrítico (entre crisis) normal, especialmente si el registro fue corto o no coincidió con el momento adecuado.
En función del caso, puede indicarse:
- EEG de rutina.
- EEG con privación de sueño.
- Video-EEG (monitorización más prolongada).
3) Resonancia magnética cerebral (RM)
Una RM bien realizada, con protocolos orientados a epilepsia cuando es necesario, puede identificar lesiones estructurales que expliquen las crisis (por ejemplo, ciertas cicatrices, malformaciones, tumores, etc.). No todas las epilepsias tienen una lesión visible, pero cuando existe, cambia el enfoque terapéutico.
4) Analíticas y estudios complementarios
En determinados escenarios se revisan causas metabólicas, tóxicas o infecciosas, según contexto clínico y edad.
Tipos de crisis: una guía clara (sin tecnicismos innecesarios)

A grandes rasgos, las crisis se agrupan en dos categorías principales:
Crisis focales
Se originan en una zona concreta del cerebro. Pueden manifestarse con:
- Sensaciones extrañas (olores, déjà vu, miedo súbito).
- Movimientos involuntarios en una parte del cuerpo.
- Alteración de la conciencia (desconexión, automatismos).
Crisis generalizadas
Implican redes cerebrales más amplias desde el inicio. Pueden ser convulsivas (tónico-clónicas) o no convulsivas (ausencias, mioclonías, etc.).
Si quieres una explicación mucho más completa por tipos y causas, aquí tienes el artículo específico: Epilepsia: tipos, causas y síntomas.
Tratamiento de la epilepsia: qué se busca y cómo se decide

El tratamiento de la epilepsia tiene un objetivo principal: controlar las crisis con el mínimo de efectos secundarios, preservando la calidad de vida. Esto parece obvio, pero en la práctica es un equilibrio fino: la medicación puede controlar crisis, pero si provoca somnolencia extrema, irritabilidad o empeora la atención, el “control” no es completo.
El plan se decide en función de:
- Tipo de crisis y síndrome epiléptico.
- Edad del paciente.
- Comorbilidades y medicación previa.
- Estudios (EEG, RM, etc.).
- Riesgos del día a día (conducción, trabajo, deporte, sueño).
Medicamentos antiepilépticos
Los fármacos suelen ser la primera línea. La mayoría de personas logra buen control con uno o dos medicamentos bien elegidos y bien ajustados. El seguimiento es esencial para ajustar dosis, valorar tolerancia y, cuando corresponde, simplificar tratamientos.
Hábitos que influyen (mucho más de lo que se cree)
En epilepsia, el entorno y la fisiología diaria importan: sueño, estrés, alcohol, estimulantes, adherencia al tratamiento, regularidad en horarios. No es culpabilizar; es entender que el cerebro epiléptico es sensible a determinados disparadores.
- Sueño: la privación de sueño es un desencadenante clásico.
- Alcohol: puede desestabilizar, especialmente en exceso o con resaca.
- Estrés: no “causa” epilepsia, pero puede facilitar crisis en personas predispuestas.
- Adherencia: olvidos frecuentes son una causa común de recaídas.
¿Qué significa “epilepsia refractaria” o “farmacorresistente”?

La epilepsia se considera farmacorresistente cuando, pese a haber utilizado adecuadamente (en dosis y tiempo) dos tratamientos antiepilépticos bien elegidos, las crisis siguen sin control. Este concepto es importante porque cambia la estrategia: no es “probar infinitas combinaciones”, sino valorar una evaluación más avanzada.
¿Por qué? Porque en muchos casos, cuando hay resistencia a medicamentos, existe una probabilidad menor de lograr control total solo con ajustes farmacológicos. Aquí es cuando cobra sentido estudiar otras alternativas con equipos especializados.
Opciones avanzadas cuando el control no es suficiente

En el control de epilepsia, la medicina ha avanzado de forma significativa. Además de tratamientos farmacológicos, existen opciones avanzadas que, en casos seleccionados, pueden mejorar de forma relevante la calidad de vida.
Cirugía de epilepsia (cuándo considerarla)
La cirugía no es “el último recurso desesperado”, sino una alternativa válida y bien establecida para casos específicos, especialmente en epilepsia farmacorresistente con foco identificable. La clave está en la selección adecuada del paciente y en una evaluación prequirúrgica rigurosa.
Si quieres conocer este enfoque con detalle, te dejo el enlace directo: Cirugía de epilepsia avanzada en México.
Tecnología y neuromodulación
En algunos pacientes, tecnologías avanzadas pueden ayudar a reducir crisis o mejorar control. Este campo evoluciona rápido y es una parte clave de la epilepsia moderna.
Para ampliar, aquí tienes un artículo actualizado: Nuevos avances en tecnología para el control de la epilepsia.
Epilepsia y calidad de vida: memoria, emoción y vida diaria

Una parte que se habla poco —y que importa muchísimo— es cómo la epilepsia puede afectar la vida diaria más allá de las crisis. Dependiendo del tipo de epilepsia, la frecuencia de crisis, el sueño y los tratamientos, algunas personas experimentan:
- Dificultades de memoria o atención.
- Cansancio mental, somnolencia o “niebla” cognitiva.
- Ansiedad anticipatoria (“miedo a tener una crisis”).
- Limitaciones sociales o laborales por estigma o inseguridad.
Esto no significa que la persona “no pueda” tener una vida normal: significa que el plan debe ser integral, con medidas clínicas y hábitos que protejan la estabilidad cerebral. Si te interesa el apoyo desde hábitos y alimentación orientados a la función cognitiva, aquí tienes un recurso complementario: Alimentos para tu memoria.
Qué hacer ante una crisis epiléptica: pasos prácticos

En muchas familias, la mayor angustia es: “¿Qué hago si le vuelve a pasar?”. Tener un protocolo básico reduce riesgo y evita errores comunes.
Si la persona convulsiona (crisis tónico-clónica):
- Mantén la calma y mira el reloj (la duración importa).
- Protege la cabeza con algo blando.
- Colócala de lado cuando sea posible (posición lateral de seguridad) para ayudar a la respiración.
- No introduzcas nada en la boca. No se “traga la lengua”.
- No la sujetes con fuerza: evita lesiones.
- Retira objetos peligrosos alrededor.
- Cuando termine, acompaña: puede haber confusión, sueño y desorientación.
¿Cuándo pedir ayuda urgente?
- Si la crisis dura más de 5 minutos.
- Si hay una crisis tras otra sin recuperar conciencia.
- Si hubo lesión importante, dificultad respiratoria o embarazo.
- Si es la primera crisis conocida.
Mitos frecuentes sobre la epilepsia (y la realidad)
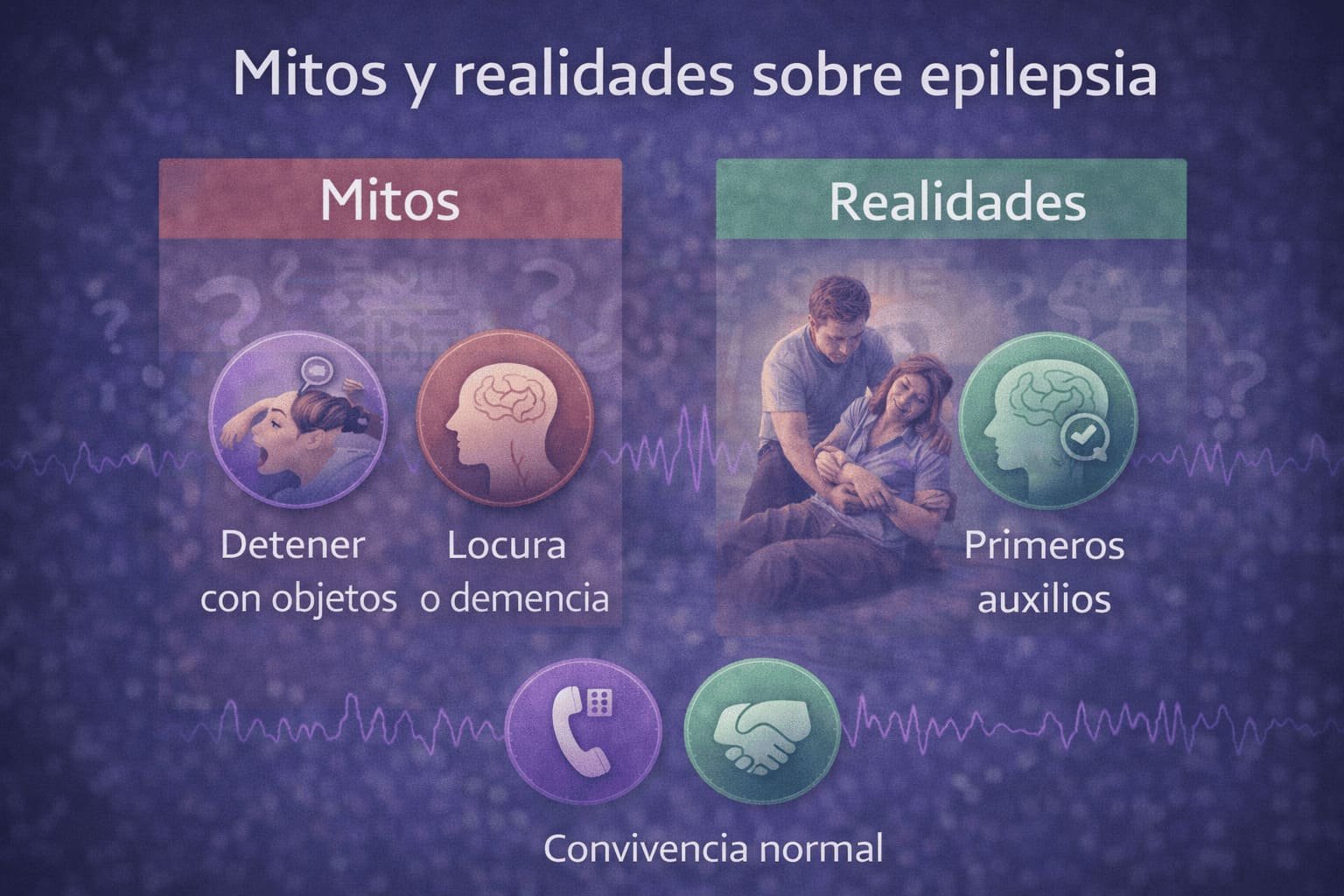
- Mito: “La epilepsia siempre se ve como una convulsión fuerte”.
Realidad: muchas crisis son sutiles y pasan desapercibidas. - Mito: “La epilepsia es contagiosa o psicológica”.
Realidad: es una enfermedad neurológica. - Mito: “No se puede hacer vida normal”.
Realidad: con control adecuado, muchas personas estudian, trabajan y hacen deporte (con recomendaciones individualizadas).
Preguntas frecuentes sobre epilepsia (las que más se buscan en Google)

Fuentes y enlaces externos de referencia (autoridad y evidencia)
Para quienes desean profundizar con fuentes internacionales de alta calidad, aquí dejo referencias útiles:
- Organización Mundial de la Salud (OMS) — Epilepsia (ficha informativa)
- International League Against Epilepsy (ILAE)
- NIH / NINDS — Epilepsy Information
- Epilepsy Foundation — Recursos para pacientes y familias
Conclusión: información clara, decisiones mejores

La epilepsia no es solo “tener crisis”. Es una condición neurológica que requiere un diagnóstico correcto, un plan individualizado y un seguimiento serio. Detectarla a tiempo puede cambiar el pronóstico, reducir riesgos y devolver estabilidad al día a día.
Si tú o un familiar presenta episodios compatibles con crisis, o si existe un diagnóstico de epilepsia con control insuficiente, una valoración especializada puede marcar la diferencia.
Lecturas recomendadas en NeurofuncionalMX:
- Epilepsia: tipos, causas y síntomas
- Nuevos avances en tecnología para el control de la epilepsia
- Cirugía de epilepsia avanzada en México
- Alimentos para tu memoria
Dr. Gustavo Aguado Carrillo
Neurocirujano Funcional